神戸市垂水区のやまかわ消化器クリニック 炭酸ガスによる大腸内視鏡検査 経鼻内視鏡
大腸は全長1.5m程度の管腔臓器で、消化機能としては、一部の栄養素の吸収と水分の吸収が行われる部位です。また、吸収されずに残ったものが便を形成し、排泄されるまでの間、貯留される部位でもあります。
何らかの原因によって水分の吸収がうまく機能しないと、水分の多い便が排泄される状態になりますが、これを下痢と呼んでいます。
また、大腸内での発酵によって生じたガスは、食物摂取の時に飲み込まれた空気に由来するガスと混じって、おならとして排出されます。
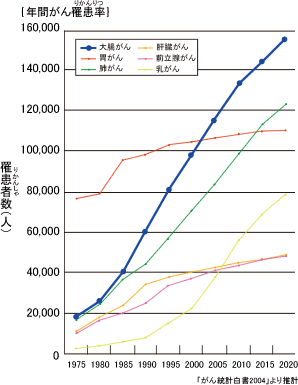
近年、我が国において、男女ともに大腸がんの発生頻度はますます増えてきており、大腸がんにかかる数(罹患数)の予測を見ても罹患率の増加は明らかです。
女性に関しては大腸がんが死亡率の第一位となっています。
食生活の欧米化により、肉類などの高脂肪食品を食べる回数が増えたことが関与していると考えられています。
その一方で、大腸がんに対する新しい内視鏡的手技、外科的手技、化学療法、放射線治療等の導入により、大腸がん死亡率の改善が図られています。
大腸がんは他のがんに比べて治癒率が高いと考えられていますが、あくまでも早期発見が大前提です。
便秘、下痢、排便時出血などの症状のある方は、40歳になったら大腸内視鏡検査を受けましょう。
段階によっては内視鏡による処置での治癒も可能です。
 便潜血反応検査
便潜血反応検査
便に付着している微量の血液を見つけるための検査です。
便潜血反応検査は大腸がん検診のためによく行われていますが、大腸がん以外でも出血を伴う大腸線種、潰瘍性大腸炎などの炎症性腸疾患では陽性になります。
簡便な検査なので最初に施行する検査となる事が多いです。
ただし、病気であっても出血を伴わないこともあり、症状があれば次のステップの検査をお勧めしております。
 注腸検査
注腸検査
 レントゲン撮影をしながら構造の陰影を見て病変を見つける検査です。
レントゲン撮影をしながら構造の陰影を見て病変を見つける検査です。
まず肛門から数cm管を入れて、そこからバリウムを流します。
体位を変えることで、バリウムを盲腸まで流し込み、その後空気を入れて腸管を膨らませ、レントゲン撮影します。大腸の炎症なども診断可能です。
 下部内視鏡(大腸カメラ)検査
下部内視鏡(大腸カメラ)検査
小さなカメラを内臓した直径15mm程度の内視鏡を使い、他の検査方法では困難な大腸の色調の変化などを直接詳しく観察できます。 粘膜面の変化が鮮明に見えるので、小さなポリープも描出可能です。
ポリープやがんだけでなく、大腸の炎症なども診断ができます。
検査の際にポリープを切除することもあります。
当院では炭酸ガスを使った大腸内視鏡を実施しています。
炭酸ガスは、空気と比べて腸管内で150倍吸収がはやく、検査中・検査後のお腹の張りによる苦痛がほとんど少なくなります。


